HOME > 診療科・部門のご案内 > 専門外来 > 不妊外来(産婦人科)
診療科・部門のご案内
不妊外来(産婦人科)
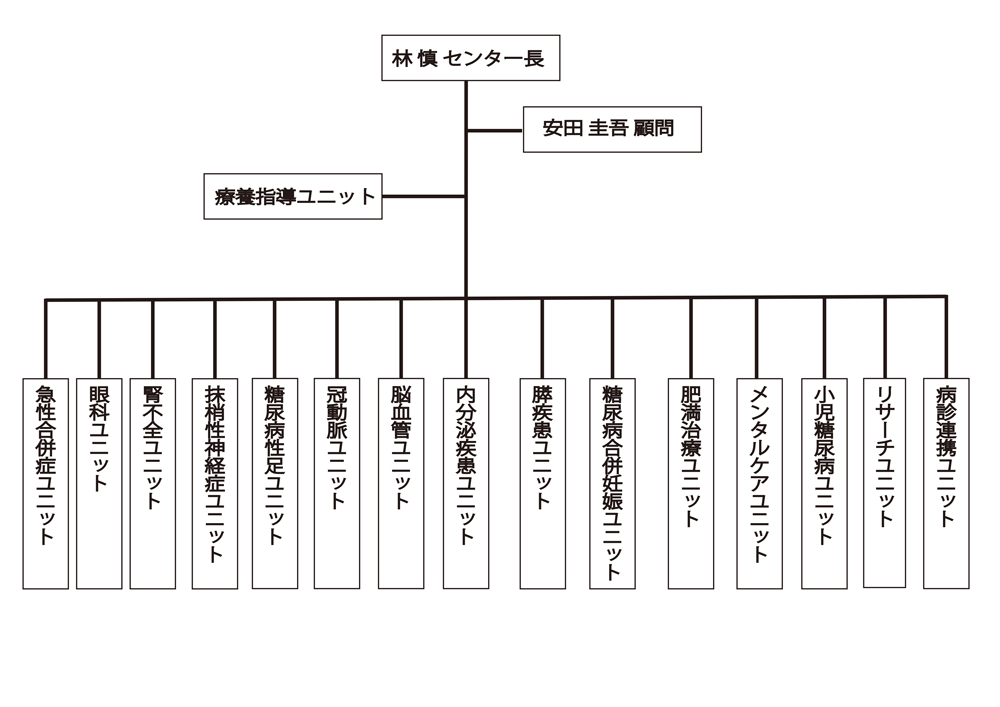
糖尿病センター組織図
不妊外来(産婦人科)のご案内
体外受精
令和4年2月の中央社会保険医療協議会において、人工授精等の「一般不妊治療」、体外受精・顕微授精等の「生殖補助医療」について、4月から新たに保険適用されることとなりました。体外受精などの基本治療は全て保険適用されます。
不妊症治療の歴史
1978年7月25日、世界初の体外受精児ルイーズ・ブラウン嬢がイギリスで誕生しました。それ以来、何十万人の体外受精児がこの世に生を受けています。 先進国では、年々出生率が低下していく傾向にあります。しかしながら、子供をつくらないことと、子供ができないこととは全く別の問題です。不妊の悩みは人々の人生にさまざまな影を投げかけます。どうしても子供を欲しいと切望するカップルの熱い思いは、命の川を絶やさないという人類の根源に基づく尽きることのない願いだからです。
人々の夢を次々と実現してきた科学技術の進歩の中、ここ十数年の不妊症治療の進歩は目を見張るものがあります。体外受精は現在のところ不妊治療の最終的な治療法として定着し、技術の進歩とともに妊娠率は年々向上してきています。当院でも1995年から体外受精を開始し、現在までに数百名の赤ちゃんが誕生しています。
さらには、全く精子のないいわゆる「無精子症」の方の精巣精子を使って、顕微授精という方法で妊娠例が増えてきています。これらの治療法によって、今までは絶望視されていた難治性不妊症にも妊娠成立のチャンスが訪れてきているのです。 不妊症は決して一人で悩むことではありません。 われわれにご相談ください。ご期待に沿うことができるよう、全力で治療をさせていただきます。
当院では、体外受精以前の治療(タイミング、子宮内人工授精、卵管内人工授精)での妊娠成立をまず目指します。体外受精・胚移植について
体外受精法とは
体外受精・胚移植法とはどんな方法なのでしょうか。この方法で世界で初めて誕生した赤ちゃんは、試験管ベビーと呼ばれました。それは卵子と精子を試験管の中で混ぜ合わせて受精させ、さらに培養を続けてその受精卵を子宮へ戻して妊娠させたことから由来しています。
卵子は排卵直前に経膣的に超音波装置で観察しながら、針で穿刺し採取します。そして十分に成長した受精卵は、人工授精と同じような要領で膣から子宮内へ戻します。このように体外受精とは、卵子と精子の受精が女性の体内(卵管)ではなく、体外で行われることから名付けられました。体外受精法の現状
体外受精が世界中に普及し、10数万のカップルがその治療を受けるようになりました。技術的にもかなり安定し、信頼性も高まってきました。10数年も治療を受けても妊娠できず、体外受精の治療を受けて妊娠に成功した夫婦の数は少なくありません。
しかし、この方法も万能ではありません。妊娠成功率はなかなか良くならず、まだまだ問題が多いのも事実です。体外受精を受ける前に、不妊の原因はどこにあるのか系統的に検査をし、それに基づいて治療を受けることが大切です。 今まで受けてきた治療法も大切な方法です。
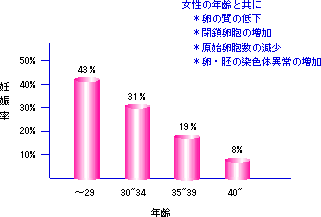
まずは、それらの方法を根気よく受けましょう。そして、どうしても妊娠できない場合には体外受精法を行いましょう。しかし、女性の年齢とともに起こってくる卵子の老化と数の減少はどうしても避けられない障害になります。
この意味から、他の方法で妊娠することが難しいと判断された場合は、なるべく若い時期に体外受精法を受けるようにしたいものです。体外受精法の対象
体外受精法は、通常の不妊治療ではどうしても妊娠できない場合(難治性不妊症)に対して行われる治療法です。
例えば、子宮外妊娠を繰り返し、左右の卵管が無い場合、感染症で卵管が閉塞してしまい、卵管形成術を受けても不成功に終わった場合などは体外受精法によってしか妊娠の可能性はありません。
子宮内膜症が原因の不妊症で、薬の治療や手術療法を行っても妊娠できない場合も同様です。精子が少なく、運動率も悪く、人工授精を長期にわたって、繰り返しても妊娠できない場合も同様です。
このほか、種々の検査を行っても不妊の原因が分からない原因不明不妊症、あるいは女性側に精子に対する抗体ができていて、妊娠できない免疫性不妊症も体外受精の良い適応になります。
ただし、体外受精を受けられるのは正式に婚姻しているご夫婦に限られ、また心身ともに妊娠・分娩・育児に耐えうる状態であることが必要です。体外受精法をいつ決心するか
最近、女性の晩婚化はますます進み、40歳を過ぎて赤ちゃんに恵まれないカップルが増加してきています。そして、年とともに赤ちゃんを切望する気持ちは強くなるようです。
しかし、体外受精の妊娠率は35歳頃から低下し始め、40歳を過ぎるとさらに低下します。これは、人間の老化現象であり避けられないことです。このようなことを考えると、今まで受けていた不妊治療からいつ切り替えるか大変迷うところです。
治療を行う立場から言わせていただきますと、30歳代前半には体外受精法を開始し、少なくとも3~4回行うことができれば、かなり優秀な成果が挙げられると考えます。
つまり30歳以降の女性で、3~4年通常の治療を受けても妊娠できない場合は、体外受精法を受ける決心をした方が良いのです。今まで、人工授精を受けている方は、5〜6回ぐらい人工授精を繰り返しても妊娠できない場合、体外受精を考えた方が望ましいでしょう。卵管が原因と考えられる方は、卵管を開通する手術を行うか、それでもうまくいかないときはやはり体外受精に切り換えます。
子宮内膜症などで、腹腔内癒着が考えられる場合も同様です。また、原因不明の不妊症に対しても、なるべく早期に切り換えた方がよいと思います。勿論、体外受精に切り換えるかどうかは、ご夫婦の経済力、家庭環境、人生観、倫理観などによって左右されることです。妊娠するためには何回体外受精を受ける必要があるのか
1回の体外受精法での妊娠率は、30%前後です。もちろん1回で妊娠される方もいらっしゃいますが、40歳代の方で7~8回でようやく妊娠される方もいます。
いったい、どの程度体外受精法を受けたら元気な赤ちゃんに恵まれるのでしょう。多くの不妊センターからの集計では、妊娠例の
大部分は(90%)、最初の5回までの体外受精で達成されています。
体外受精の現状と当院の実績
日本においては、500近い施設で体外受精が行われています。毎年国内では新しい赤ちゃんが120万人産まれていますが、そのなかには、約1万2千人の体外受精で妊娠した赤ちゃんが含まれています。
実に、約1%の赤ちゃんは体外受精で生まれているのです。もはや、不妊治療には不可欠な治療法であり、一般的な治療方法といえるでしょう。治療実績
日本産婦人科学会によるわが国での体外受精法の成績と当院の成績です。
年度 H11年 H12年 H13年 H14年 移植当たりの妊娠率
(当院)– 30.8% 29.9% 40.1% 移植当たりの妊娠率
(日本標準)27.6% – – – 当院ではさらに、無精子症のかたの精巣精子を使った顕微授精によりすでに数人の赤ちゃんが誕生しています。 この技術を持っている施設はまだまだ限られています。この分野の技術の進歩は日進月歩です、常に最先端の治療が提供できるよう努力しています。
体外受精法の問題点
卵巣過剰刺激症候群の発生
体外受精法では強力な排卵誘発を行うため、卵巣が大きくなり、腹水がたまったりする場合があります。特に妊娠に成功すると胎児がホルモン(HCG)を盛んに分泌するために、それが母体の卵巣をいっそう刺激して卵巣はますます大きくなり、腹水も増加してきます。こうなると血液中の水分が少なくなり、血液濃縮状態となり、固まりやすくなります。
そこで、水分補給が大事になります。時には入院し点滴で水分、電解質を補給することも必要になります。この卵巣過剰刺激症候群も妊娠が成立しない場合には月経発来とともに小さくなり、元の大きさに戻ります。
妊娠した場合は、その状態が妊娠6~8週には元の卵巣になり腹水も自然に吸収されます。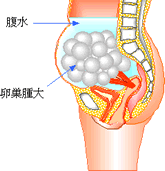
多胎妊娠の発生
次に、多胎妊娠の発生があります。妊娠率を向上させるために3個前後の受精卵を移植するため、約15%に双胎妊娠が、約4%に品胎妊娠がみられます。多胎妊娠の結果として、早産および体重2,500g以下の低出生体重児の増加があげられます。理想的にはやはり一人の妊娠が安心です。
妊娠初期の流産と子宮外妊娠
体外受精法による妊娠は自然の妊娠に比べて流産率が高いという報告があります。年齢によっても異なりますが統計的には15~20%程度で、特に40歳以上で30~40%と高くなります。子宮外妊娠の発生率は4.7%程度と報告されています。子宮内に胎児の発育が確認できるまでは大人しくしていましょう。下腹部痛、出血などある場合は受診するようにしてください。
体外受精法と先天異常
体外受精法によって出生した赤ちゃんが心身とも健康で元気に育っていくかどうかは、体外受精法の成功率とともに大変重要な問題です。わが国を含めて世界各国が出生後の赤ちゃんの発育状況を追跡調査するのはこのためです。既に世界中で過去10数年間に数十万人の体外受精法による赤ちゃんが出生し、この面での安全性は確立したように思われます。
今までの統計では、先天異常児は1%強とされています。この頻度は自然妊娠での発生頻度とほぼ同じ範囲と考えられます。
つまり、体外受精法による出生児に先天異常が多いのではないかという心配はありません。治療と検査について
体外受精を受ける前に行う検査
採卵をするときに軽い静脈麻酔を行いますので、一般の手術を受ける前に行うのと同様の検査を行います。血液型・貧血・肝機能・腎機能・止血機能・B型肝炎・C型肝炎・梅毒検査などです。
その他、必要に応じて不妊症関連の検査をしますが、ほとんどは体外受精に至るまでに検査されているはずです。特殊検査
病名 治療・検査名 子宮内膜症 腹腔鏡検査 無精子症 精巣精子-顕微授精 精巣上体精子-顕微授精 治療・検査の流れ
不妊症治療計画書
1 2 3 4 検査期 タイミング指導 人工授精 体外受精 1~2ヶ月 6ヶ月 6ヶ月 1年 検査 ホルモン検査卵
管造影検査
ヒューナー検査 精液検査 自己免疫検査 細胞診 超音波超音波検査
1周期3回まで超音波検査
1周期3回まで超音波検査適時
ホルモン検査指導・治療 基礎体温 基礎体温
排卵の有無
タイミング指導基礎体温
子宮内人工授精
卵管内人工授精体外受精
顕微授精 凍結胚融解移植 胚盤胞移植薬品 排卵誘発剤
クロミフェン FSH/hMG排卵誘発剤
クロミフェン FSH/hMGGnRHa+ FSH/hMG 体外受精の手順
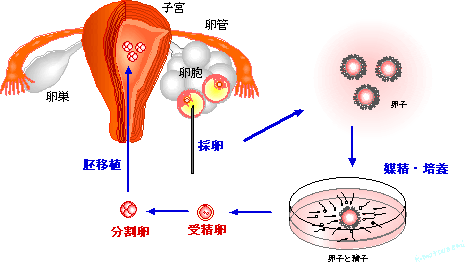
- ・卵巣排卵刺激
- ・採卵
- ・精液の調整と媒精
- ・体外受精
- ・胚移植
- ・黄体期管理
から成り立っています。それぞれ簡単に説明します。
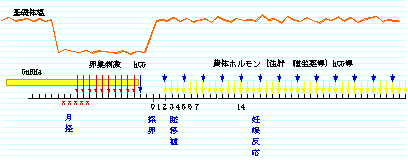
卵巣排卵刺激
妊娠率を高めるためには、良質な卵が多数必要になります。そのため、下垂体性性腺刺激ホルモン(hMG)を注射し、多くの卵胞を発育させます。卵胞の発育は超音波による診断や血中のホルモン(エストラジオール・E2)の測定によって、その数と成熟度を推定します。
その後、胎盤性性腺刺激ホルモン(HCG)を注射し採卵を待ちます。hMG投与の前にGnRHa(ナサニール)という点鼻薬を併用します。これによって、さらに良質な卵が採れるようになりました。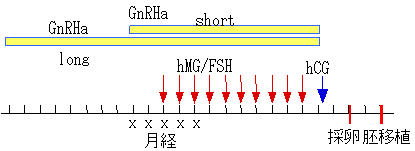
採卵
採卵法にはいろいろありますが、通常は経膣採卵法によって行います。外来で卵胞の大きさを診るときに使う経膣超音波を使いながら、膣から採卵針を差し込んで卵胞液とともに卵子を吸引します。採卵前に軽く麻酔をかけますので痛みはほとんどありません。
また、採卵時間も15分ぐらいで終わります。お昼に入院し、夕方にはお帰りいただけます。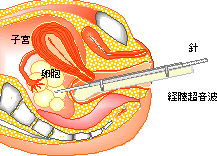
精液の調整と媒精
ご主人の出番です。採卵の当日、病院でマスターベーションによって採取していただきます。4~5日の禁欲をお願いします。
病院で採取容器と、消毒綿球をお渡ししますので、清潔な状態で採取します。
ご主人の出番は、この日だけですが採卵後あるいは胚移植前後なども付き添われると心強いものです。体外受精
採取した卵子は数時間培養して成熟させます。精子は培養液で処理し、良好精子だけを選別します。その後卵子と精子を一緒に混ぜて受精させます。採卵の翌日受精が成立したかどうかを判定します。
精子が2匹以上卵子に入ってしまった状態を多精子受精と呼び、移植はできません。また、受精が成立しない場合も移植は中止になります。胚移植
受精に成功し発育した受精卵は、受精後2~3日後に子宮に戻します。これを胚移植と言います。
胚移植は人工授精と同じ要領で行い、数分で終了し、麻酔も必要ありません。胚移植時はお腹から超音波を当て、胚移植カテーテルを観察しながら子宮腔の正しい位置に移植します。そのため膀胱に尿をためておく必要があります。移植は良好な受精卵を3個移植すると妊娠率が高いとされています。しかし、多胎妊娠を防ぐために1~2個に制限する場合もあります。 胚移植後は数時間ベッドで安静にしていただきます。
この日もお昼入院、夕方にはお帰りいただけます。胚移植後、しっかり着床するまでに3~4日かかります。
この間は、心身ともにゆったりと過ごしましょう。セックスは妊娠の成否が判るまでやめておきましょう。仕事は激しい肉体労働以外通常通りで問題ありません。スポーツも控えましょう。
黄体期管理
胚移植後、着床を助けるために黄体ホルモン(プロゲステロン)や、胎盤性性腺刺激ホルモン(HCG)を注射します。その時、一つ注意しなければいけないことがあります。 注射によって卵巣が過剰に反応し腫大する状態(卵巣過剰刺激症候群)が発生することがあります。
下腹部膨満感、尿量の減少などがありましたらご連絡ください。胚移植後、約2週間で妊娠の成否を確認します(尿の妊娠反応)。以上が、体外受精・胚移植の流れです。途中で、血液検査や超音波検査を随時行いますので、ご了承ください。
当院で行っている生殖補助技術(Assisted Reproductive Technology)
当院では、次のような技術を行っています。
- 子宮内人工授精(IUI法)
- 卵管内人工授精(HIT法)
- 卵胞内人工授精(DIFI法)
- 体外受精・胚移植(IVF – ET法)
- 顕微授精(ICSI)
- 胚・精子凍結保存
- 精巣精子顕微授精(TESE-ICSI)
- 胚盤胞移植・アシステッドハッチング
オプション的治療法
顕微授精(ICSI)
文字通り顕微鏡で見ながら一匹の精子を一ケの卵子の中に入れ受精させる方法です。卵細胞質内精子注入法(ICSI)の開発により、ほとんどすべての重症男性不妊症は妊娠が可能となりました。 通常の体外受精で受精しない、あるいはしにくい場合、顕微授精を行います。
- ・重症精子減少症
- ・精子無力症
- ・精子奇形症
- ・重症精子減少症、精子無力症および精子奇形症の合併症例
- ・精子-透明帯/卵細胞膜通過障害
- ・抗精子抗体陽性
- ・不動精子
- ・精巣上体精子あるいは精巣精子による受精
などが適応になります。
原理
卵子を採取するのは通常の体外受精と同じです。違いは顕微授精の場合は精子を一匹のみ選択し、卵細胞質内に針をさして注入し受精させます。
精子はよく運動し、形態的に最も良いと思われる精子を用います。 現在は、この細胞質内精子注入法(ICSI:イクシー)が最もよく行われています。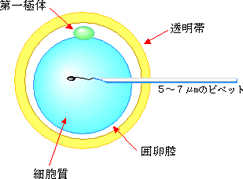
胚凍結保存・融解卵移植
余剰胚を特殊なプログラムフリーザーにより凍結させて液体窒素に保存することができます。この方法で、1回目でうまくいかなくても、次回は融解卵を移植することで妊娠するチャンスが増えます。特に、子宮内膜に問題がある場合は、人工的に子宮内膜を厚くしておいて、移植すると妊娠率が上がります。
胚の凍結に関しては、別の書類が必要になります。精巣上体精子、精巣精子採取
いわゆる無精子症の場合、精巣あるいは精巣上体に精子があるかどうかを調べます。一匹でも精子が見つかればその精子を使用して、顕微授精により妊娠することも可能です。
泌尿器科で治療を行いますので、泌尿器科よりご説明します。アシステッドハッチング法
胚が孵化(殻を破って出てくる)しやすくする方法です。卵の膜を薬で薄くします。着床しやすくする一つの試みです。
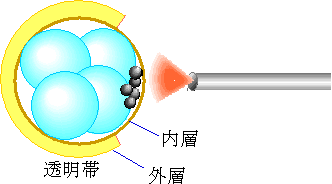
胚盤胞移植
通常の胚移植は2〜3日後に戻します。5〜6日間体外で培養すると、胚盤胞に育ちます。胚盤胞を移植する方法です。
より良好な胚の選別ができることと、子宮内の環境が胚の発育に適さない場合、有効な方法です。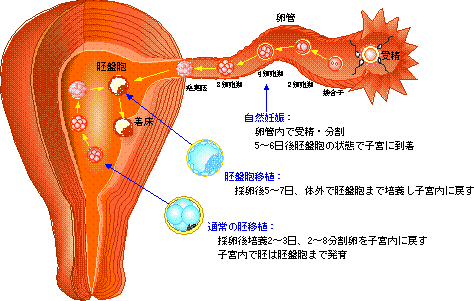
体外受精法の費用と手続き
費用について
費用につきましては、医事担当へお問い合わせください。
※2022年4月から、体外受精などの基本治療は保険適用されます。
詳しくは◆厚生労働省ホームページ「不妊治療に関する取組」手続きについて
体外受精法を受けると決心されたご夫婦は、具体的な内容と予想される妊娠率、また妊娠成立後の流産や胎児異常の発生の可能性などを医師が説明します。
そして、充分な理解と納得をされたあと、同意書にご夫婦連名で署名をしていただきます。書類を提出されたご夫婦は正式に登録されます。
ご登録後、排卵誘発の方法、日時、体外受精の実施日を決定します。
| 関連情報 | |
|---|---|
| ご予約について | 交通のご案内 |
| 診療時間・診療担当医表 | 採用情報 |
-
診療科・センター
- 総合内科
- 内科
- 消化器内科
- 循環器内科
- 糖尿病・内分泌内科
- 血液・腫瘍内科
- 呼吸器内科
- 脳神経内科
- 腎臓内科
- 外科・消化器外科
- 移植外科
- 大腸肛門科
- 整形外科
- 心臓血管外科
- 脳神経外科
- 形成外科
- 呼吸器外科
- 乳腺外科
- 産婦人科
- 小児科
- 放射線診断科
- 放射線治療科
- 皮膚科
- 泌尿器科
- 眼科
- 耳鼻咽喉科
- 歯科口腔外科
- 麻酔科
- リハビリテーション科
- 病理診断科
- 健診科
- メンタルケア科(精神科)
- 救急科(救急総合診療科)
- 集中治療センター
- 関節外科センター
- 脊椎外科センター
- リウマチセンター
- 中央検査センター
- 糖尿病センター
- 人工透析センター
- こころの発達診療センター
- がんセンター
- 呼吸器センター
- 炎症性腸疾患センター
- 専門外来
- 病棟
- 部門
- 松波総合病院
-
- 〒501-6062
岐阜県羽島郡笠松町田代185-1 
- 各施設へのお問い合わせはこちら
- 〒501-6062



















